Przygotowanie pacjenta, przebieg leczenia i rehabilitacja
Na sukces leczenia operacyjnego wpływa wiele czynników. Ocena ogólnego stanu zdrowia jest warunkiem kwalifikacji pacjenta do zabiegu alloplastyki dużego stawu. Celem szczegółowych badań i konsultacji internistycznej jest:
- określenie zdolności pacjenta do operacji
- aktualizacja terapii schorzeń przewlekłych
- wykrycie potencjalnych źródeł zakażeń.
Od chwili zaplanowania operacji zaleca się wykonywanie regularnych ćwiczeń usprawniających oraz stosowanie preparatów stymulujących wzrost odporności i krwiotworzenie. 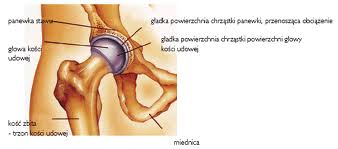
Każda operacja obarczona jest ryzykiem powikłań. Powikłania śródoperacyjne to złamania kości udowej, uszkodzenia nerwów i naczyń krwionośnych, uszkodzenia mięśni. Do wczesnych powikłań pooperacyjnych należą: zakażenia, zakrzepy i zatory, zwichnięcia i wczesne obluzowania endoprotez. Dlatego rutynowo stosujemy profilaktykę antybiotykową i przeciwzakrzepową. Nadwaga, niehigieniczny tryb życia, nie stosowanie się chorego do zaleceń lekarskich mogą być istotną przyczyną zwichnięć lub obluzowań endoprotez. Zakrzepica może wystąpić w przypadku braku kontynuowania profilaktyki po wyjściu ze szpitala. Niewyleczone ogniska zapalne mogą być przyczyna groźnego zakażenia okołoprotezowego. W okresie bardziej odległym od operacji przyczyną problemów może być uczulenie na składniki implantów. Wymaga ono reoperacji z zastosowaniem implantów antyalergicznych.
Pacjent przebywa w szpitalu około 7 dni. Operacja, po wykonaniu niezbędnych badań i przygotowań, przeprowadzana zostaje w drugiej dobie.
Rehabilitacja rozpoczyna się dzień po operacji i jest prowadzona dwa razy dziennie.
Chory opuszcza klinikę chodząc samodzielnie o kulach, także po schodach, po usunięciu szwów pooperacyjnych. Przez pierwsze dni w domu niezbędna jest opieka rodziny, kontynuowane są ćwiczenia i farmakoterapia zgodnie z zaleceniami opisanymi w karcie informacyjnej.
Po 6-8 tygodniach możliwa jest dalsza rehabilitacja ambulatoryjna lub szpitalna, ćwiczenia na rowerze lekarskim, pływanie, a po 8-12 tygodniu pełne obciążanie operowanej kończyny. Prowadzenie samochodu jest możliwe po okresie miesiąca od operacji.
ENDOPROTEZY STAWU BIODROWEGO
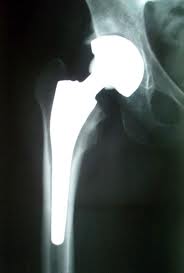 Bezcementowa endoprotezoplastyka trzpieniowa
Bezcementowa endoprotezoplastyka trzpieniowa
W tym typie operacji resekuje się zniszczoną głowę kości udowej wraz z szyjką. Endoproteza składa się z czterech elementów: trzpienia, panewki, głowy i wkładu panewkowego. Do kanału szpikowego kości udowej wprowadza się implant udowy: trzpień endoprotezy, w miednicy osadza się implant panewkowy.
Obecnie stosujemy najnowsze implanty pokryte tytanem lub hydroxyapatytem. Głowa o średnicy 28 lub 32 mm, porcelanowa lub kobaltowo-molibdenowa. Wkład panewkowyz E-poly lub porcelany.
Endoproteza przeznaczona dla niemal każdego rodzaju zmian zwyrodnieniowych stawu biodrowego.
W okresie rehabilitacyjnym niezbędne jest poruszanie się o kulach łokciowych bez obciążania operowanej kończyny przez 2-3 mies.
Przynasadowa endoprotezoplastyka trzpieniowa
Trzpień przynasadowy jest krótszy od klasycznego. Zastosowanie trzpienia mikroplastycznego wymaga dobrego stanu tkanki kostnej przy nasady bliższej kości udowej. Korzyścią tego rozwiązania jest mniejsza penetracja kanału szpikowego i mniejszy zakres resekcji szyjki kości udowej.
Endoprotezoplastyka cementowa
Obecnie stosowana coraz rzadziej, przeznaczona jest dla osób z złą jakością kości (zaawansowana osteoporozą) w przypadkach niemożności uzyskania pierwotnej integracji implantów bezcementowych z kością.
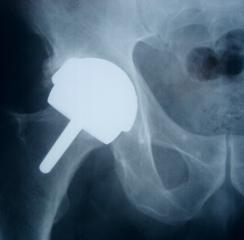 Powierzchniowa endoprotezoplastyka stawu biodrowego – KAPOPLASTYKA
Powierzchniowa endoprotezoplastyka stawu biodrowego – KAPOPLASTYKA
W tym typie operacji głowa i szyjka kości udowej nie ulegają resekcji. Zniszczone powierzchnie chorego stawu po minimalnej resekcji kostnej odtwarza się przy pomocy dwóch implantów pokrytych tytanem. Pozwala to zachować parametry fizyczno – mechaniczne stawu takie jak wielkość panewki, głowy, szyjki oraz katów: szyjkowo – trzonowego i antetotorsji kości udowej. Miejsce i powierzchnia przenoszenia nacisku pozostają niezmienione. Przedni, międzymięśniowy dostęp operacyjny oszczędza mięśnie okalające staw biodrowy i zmniejsza utratę krwi.
Ryzyko zwichnięcia stawu po tego typu operacji jest znacznie mniejsze w porównaniu z metodą tradycyjną, a zakres ruchomości jest większy. Powierzchnie zewnętrzne implantów pokryte są tytanem lub hydroxyapatytem zaś wewnętrzne, ściśle dopasowane, materiałami o niskim stopniu ścieralności. Krótszy jest okres rehabilitacji, szybciej uzyskuje się pełną sprawność. Warunkiem wykonania tego typu operacji jest dobry stan tkanki kostnej, który chirurg ocenia przede wszystkim w trakcie operacji.
Po operacji przez okres 2 miesięcy odciąża się operowaną kończynę. Ten typ operacji umożliwia powrót nie tylko do zajęć codziennych ale również do sportu.
ENDOPROTEZY STAWU KOLANOWEGO
Bezcementowa lub cementowa endoprotezoplastyka jednoprzedziałowa typu OXFORD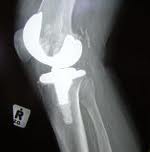
Wymiana dotyczy tylko jednego przedziału stawu kolanowego, w większości przyśrodkowego, bardzo rzadko bocznego. Implanty o powierzchniach tytanowych zastępują objęty zmianami zwyrodnieniowymi przedział stawu. Zachowane zostają więzadła krzyżowe i łąkotka nieoperowanego przedziału. Funkcję usuniętej łąkotki spełnia mobilna wkładka łąkotkowa zwiększająca ruchomość i elastyczność stawu.
Zaletą jest też mniejszy niż w alloplastyce dwuprzedziałowej zakres operacji i krótszy okres rehabilitacji. Do jednoprzedziałowych zaliczamy także endoprotezoplastykę stawu rzepkowo-udowego.
W listopadzie 2009 roku zastosowaliśmy jako pierwsi w Polsce z powodzeniem implanty bezcementowe w systemie Oxford.
Bezcementowa lub cementowa endoprotezoplastyka dwu – lub trójprzedziałowa
 VANGUARD
VANGUARD
W zaawansowanych zmianach zwyrodnieniowych całego stawu, gdzie wymiany wymagają przedziały przyśrodkowy, boczny a czasami także rzepkowo-udowy stosujemy w większości najnowsze implanty bezcementowe Vanguard z wkładką E-poly o ultra niskiej ścieralności.
15 maja 2010r. w Klinice Promienistej wykonywana została pierwsza w Polsce allopoplastyka stawu kolanowego projektowana komputerowo: Signature Vanguard
SIGNATURE
To endoprotezoplastyka stawu kolanowego zaplanowana i wykonana indywidualnie dla pacjenta. Operację poprzedza badanie MRI lub CT stawów: biodrowego, kolanowego i skokowego. Uzyskane obrazy są przesyłane drogą internetową do ośrodka Signature, Biomet USA. Tam na ich podstawie wykonywane są indywidualnie dla każdego pacjenta pozycjonery bloków resekcyjnych.
Spełniają one rolę nawigacji, optymalnie wyznaczając wszystkie parametry operacji: zakresy i kąty resekcji kostnych, rozmiary implantów i sposób ich osadzenia. Zachowana zostaję prawidłowa oś mechaniczna kończyny. Operacja jest krótsza, utrata krwi, traumatyzacja kości udowej i ryzyko powikłań mniejsze, a wyniki funkcjonalne lepsze od uzyskiwanych metodą konwencjonalną.
NOTA PRAWNA Prezentowane strony mają charakter edukacyjny. Ogólne informacje na temat chorób i zasad postępowania w żadnym stopniu nie zastępują fachowej porady lekarskiej. Pomimo rygorystycznego przestrzegania ogólnie przyjętych zasad tworzenia serwisów medycznych ustalonych przez Health on the Net Foundation i weryfikacji prezentowanych treści przez uznane Autorytety medyczne, twórcy serwisu nie biorą żadnej odpowiedzialności, ani pośredniej ani bezpośredniej, za sposób wykorzystania i interpretowania informacji zawartych w serwisie.